Odvysielaný webinár: youtube.com/gyncare
Presenter: doc. MUDr. Silvia Toporcerová, PhD., MBA
medicínska riaditeľka centra Gyncare
S akými nákladmi by mal rátať pár, ktorý sa rozhodne riešiť svoj problém s otehotnením v centrách asistovanej reprodukcie? Aj vy chcete mať jasno v otázkach nákladov?
Pozrite si webinár. Dozviete sa, komu a za akých podmienok hradia liečbu zdravotné poisťovne a či je táto úhrada postačujúca. Reprodukčná medicína dnes dokáže ponúknuť pacientkam inovatívne liečebné postupy zvyšujúce šance na úspešné tehotenstvo. Dozviete sa, pre koho sú tieto postupy vhodné a aký majú vplyv na náklady a úspešnosť liečby.
Náklady na liečbu neplodnosti a IVF je náročné paušalizovať a vyčísliť plošne pre každý pár. Pracujeme vždy s jedinečnou dvojicou a obaja partneri majú špecifické produkčné ukazovatele, ktorým liečbu prispôsobujeme. Rozumieme potrebe našich pacientov zorientovať sa v cenníkoch plných odborných názvov a tiež chápeme, že popri zdravotnej a psychickej stránke je potrebné pripraviť sa na liečbu aj z finančnej stránky. Preto sa neustále snažíme vnášať do našich cenníkov zrozumiteľnosť a objasniť zloženie a výšku očakávaných nákladov za liečbu neplodnosti.
Celková cena liečby je v podstate cena liečby potrebnej na dosiahnutie žiadaného počtu detí. Na začiatku celého procesu liečby neplodnosti sa dá len veľmi ťažko predpokladať.

Konečná cena za celkovú liečbu závisí od toho, čo všetko musí pár absolvovať alebo čím všetkým si musí prejsť, aby sme sa dopracovali k úspešnému koncu, a teda k pôrodu zdravého dieťaťa. Meradlom úspechu asistovanej reprodukcie a IVF je bábätko. Cena, ale aj úspešnosť liečby neplodnosti vyplýva jednoznačne z toho, aké má pár šance, a to je ovplyvnené predovšetkým vekom ženy. O tom, že o svojom reprodukčnom potenciáli majú ľudia trošku nadnesené ilúzie, svedčí aj výsledok štúdie, v ktorej sa pýtali žien aj mužov v rôznych vekových kategóriách, či si myslia, že môžu bez problémov otehotnieť. Medzi respondentmi z kategórie 40 – 49-ročných žien odpovedalo na túto otázku viac ako 40 % žien áno. Realita je, žiaľ, úplne iná a percento žien, ktorým sa po tomto veku podarí bez problémov otehotnieť, je veľmi nízke.
Muži majú v tomto smere určitú výhodu. U nich je pokles reprodukčných funkcií posunutý do vyšších vekových kategórií. Bavíme sa o rozdiele približne desiatich rokov. Zatiaľ čo pre je ženu kritická už veková hranica 40 rokov, u muža je to zhruba hranica 50 rokov.
Napriek tomu, že dnešné štyridsiatničky vyzerajú častokrát lepšie ako pred 20 rokmi, ich vaječníky to, žiaľ, neodzrkadľujú rovnako. Reálna šanca otehotnieť je veľmi závislá od veku ženy a týka sa to nielen spontánneho tehotenstva, ale aj metód asistovanej reprodukcie a IVF. Napríklad u dvadsaťročných žien je šanca, že otehotnejú v priebehu šiestich menštruačných cyklov 80 %, vo veku štyridsať rokov sú tieto šance v bežnej zdravej populácií bez akejkoľvek reprodukčnej choroby menej ako 10 %.
Neschopnosť otehotnieť po štyridsiatom roku života nie je choroba. Demografické ukazovatele sa však v tomto veku uberajú smerom k neplodnosti. Tehotenstvá sa odsúvajú stále do vyšších vekových kategórií, s čím je spojený aj vzostup výskytu neplodnosti.
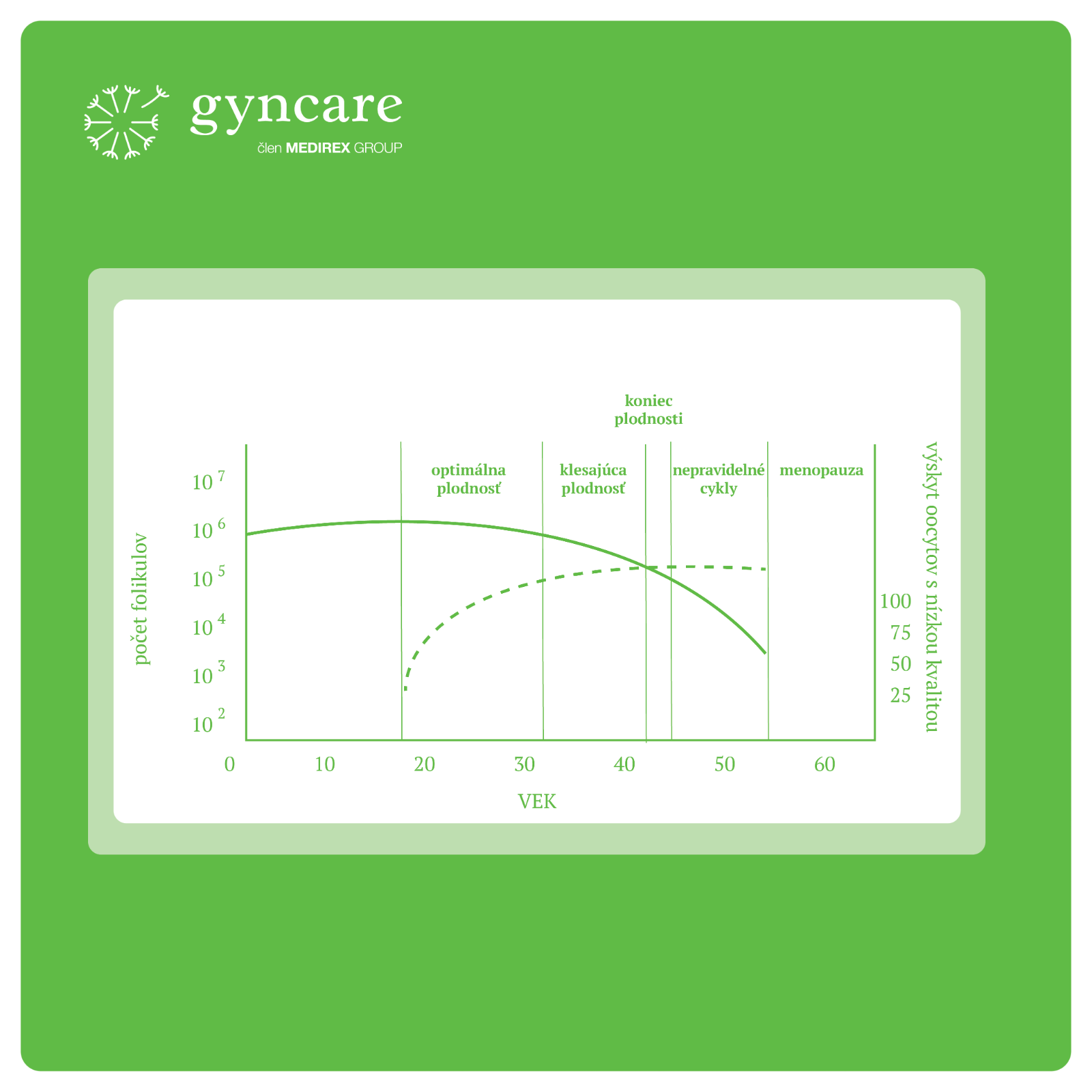
Na dolnej osi grafu máme vek ženy, na osi vľavo máme počet folikulov (ovariálnu zásobu alebo rezervu vaječníkov). Na pravej osi máme percento geneticky nezdravých vajíčok. Vidíme, že optimálna plodnosť ženy trvá zhruba do tridsiateho druhého roku, keď je ešte percento geneticky nezdravých vajíčok pomerne nízke a na druhej strane je zásoba vajíčok ešte vysoká. Po tomto období nasleduje desaťročie poklesu fertility (plodnosti), keď klesá ovariálna rezerva. Táto skutočnosť však nie je až taká kritická. Oveľa kritickejšia je v priebehu týchto desiatich rokov skutočnosť, že percento geneticky nezdravých vajíčok stúpa a približuje sa takmer k 100 % a končia sa reprodukčné možnosti ženy. Žiaľ, nielen na spontánne otehotnenie, ale aj na otehotnenie vďaka metódam asistovanej reprodukcie.
IVF nie je liekom na vek a čím neskôr sa k tejto metóde liečby pár dopracuje, tým bude celková cena vynaložená na liečbu vyššia.
Obdobie poklesu plodnosti nemá ešte žiadne klinické prejavy. Tie sa začínajú prejavovať až niekoľko rokov po tom, čo sa spomínané krivky priblížia. Až vtedy nastáva nepravidelnosť, skracovanie alebo predlžovanie menštruačných cyklov, ale reálne šance na graviditu sú veľmi nízke už niekoľko rokov pred tým.
Umelé oplodnenie, in vitro fertilizácia alebo oplodnenie v skúmavke. Dodnes je IVF najsofistikovanejšou metódou liečby neplodnosti. Je to naozaj komplexný a laboratórne náročný proces s niekoľkými stupňami, ktoré si dnes postupne aj predstavíme. Súčasne je to aj najúspešnejšia metóda liečby neplodnosti. Priemerná úspešnosť umelého oplodnenia sa pohybuje okolo 40 %. Vzhľadom na to, že je to najúspešnejšia metóda, neplatí, že je zároveň aj najdrahšia.
Máme aj lacnejšie a jednoduchšie metódy, ako je napríklad intrauterinná inseminácia, ale reálna úspešnosť inseminácie sa pohybuje na úrovni 6 – 9 %. Keď žena absolvuje niekoľko cyklov inseminácie, je na konci celého procesu okrem frustrácie z neúspešnej liečby aj určitá suma.
Naozaj nie vždy platí, že IVF musí byť najdrahšou metódou. Hlavne, ak sa realizuje v mladšom veku, v správnom čase, keď je úspešnosť liečby ešte vysoká. Centrum asistovanej reprodukcie Gyncare má pomerne veľkú skupinu pacientok, ktoré majú z jedného IVF cyklu aj tri deti. Absolvovali len jeden IVF cyklus a následne sa po embryotransferoch všetkých embryí, ktoré boli získané z jedného IVF cyklu, dopracovali aj k trom potomkom.
Ak náklady na liečbu podelíme výsledkom, tak nie je výsledná cena závratná. Zdôrazňujeme, že základom je začať s liečbou vtedy, keď sú šance reálne a vysoké. Úspešnosť umelého oplodnenia sa do 36. roku pohybuje okolo 50 %, niektoré štatistiky uvádzajú dokonca úspešnosť vyššiu ako 50 %.Pomerne vysokú úspešnosť má IVF aj do 39. – 40. roku, keď je to okolo 40 % na jeden cyklus. Hovoríme o štatistike získanej z veľkých čísel. Reprodukčné ukazovatele každého páru sú iné, ale keď to spočítame na veľkých skupinách, tak sú konečné čísla zhruba takéto. V štyridsiatom roku života dochádza k veľkej zmene týkajúcej sa aj úspešnosti IVF. Po štyridsiatke sa úspešnosť umelého oplodnenia pohybuje medzi 15 – 20 % a po štyridsiatom štvrtom roku života ženy je úspešnosť nižšia ako 2 %.
Štatistická úspešnosť transferov alebo prvého IVF cyklu sa u žien do 36 rokov pohybuje na úrovni 50 %, avšak po šiestich IVF v cykloch sa dopracujeme k úspešnosti na úrovni 90 %.
Z tejto štatistiky a našich skúseností vyplýva, že ak pár vydrží v procese liečby a nevzdá sa, tak dokáže asistovaná reprodukcia dopomôcť k vlastnému dieťaťu u viac ako 90 % liečených párov.
Relatívne optimistické čísla figurujú aj v kategórii 40- – 42-ročných žien, u ktorých je síce úspešnosť po prvom cykle na úrovni 10 %, ale v prípade opakovaných cyklov a odberov vajíčok sa môžu dostať až k hranici 50 % úspešnosti. Bohužiaľ, vo vekovej kategórii nad 43 rokov úspešnosť extrémne nezvýšia ani opakované cykly, pretože problém genetickej nekvality vajíčok IVF vyriešiť nedokáže. Jedinou možnosťou na zvýšenie úspešnosti sú v tomto prípade IVF cykly s darovanými vajíčkami.
Poznáme metódy liečby neplodnosti, ktoré konečnú efektivitu liečby významne zvyšujú. Jednou z nich je napríklad transfer geneticky vyšetreného embrya. Ak je embryo geneticky vyšetrené ešte pred jeho vložením do maternice, vopred vieme, že do maternice prenášame embryo, ktoré má správny počet chromozómov. Vďaka tomu sa úspešnosť jedného transferu geneticky vyšetreného embrya pohybuje na úrovni 65 – 70 %. Práve nesprávny počet chromozómov embrya, tzv. aneuploidie sú najčastejšou príčinou zlyhania uhniezdenia embrya po jeho prenose do maternice. Dosvedčuje to aj darcovský program.
Úspešnosť pri IVF s darovanými vajíčkami
Pri darcovskom programe vajíčok sa úspešnosť jedného cyklu dlhodobo pohybuje na úrovninad 80 %. Vajíčka sú získané od darkyne, ktorá je zvyčajne reprodukčne overená, mladá a zdravá. To znamená, že má vlastné deti, otehotnela bez problémov a existuje teda predpoklad, že kvalita darovaných vajíčok bude dobrá a vysoká. Z toho vyplýva aj konečná úspešnosť oplodnenia.
Cykly s darcovskými vajíčkami
V úvode sme zmienili vysokú úspešnosť celého procesu IVF s darcovskými vajíčkami, ktorá sa dlhodobo pohybuje na úrovni nad 80 %.
Na znázornenie nákladov na IVF cyklus s darcovskými vajíčkami si uvedieme príklad, ktorý zahŕňa štandardne odporúčané techniky, ktoré maximalizujú úspešnosť celého procesu. Uvedieme si náklady na cyklus s úhradou zdravotnej poisťovne. V prípade samoplatcov sú náklady vyššie o cenu samotného cyklu.
Kalkulácia odhadovaných nákladov obsahuje: náklady na priame oplodnenie vajíčka spermiou (ICSI), vybranú metódu selekcie spermií (podľa odporučenia embryológa), predĺženú kultiváciu do šiesteho dňa v inkubátore s kamerovým systémom timeplaps, zmrazenie dvoch nadpočetných embryí a ich úschova na rok a doplatky za lieky spolu znamenajú sumu doplatkov na úrovni okolo 2 200 €. Podľa našich štatistík sa v súčasnosti doplatky pri cykle s darcovskými vajíčkami pohybujú medzi 1 800 až 2 500 €. Pri využití špecifických metód, hlavne pri genetickom testovaní všetkých embryí sú náklady podstatne vyššie.
Aktuálne ceny cyklov s darovanými vajíčkami nájdete v našom cenníku.
Na Slovensku v súčasnosti čiastočne uhrádzajú zdravotné poisťovne tri cykly umelého oplodnenia. Poisťovne hradia konkrétne tri stimulácie a odbery vajíčok ženám do veku 39 rokov a 364 dní. Popritom však musí pár musí spĺňať niektorú z nasledujúcich indikácií:
- narušená funkcia vajcovodov, endometrióza, poškodenie funkcie vaječníkov;
- nevysvetliteľná neplodnosť – prípady, keď sa žiadnymi vyšetreniami neodhalí príčina neplodnosti páru. Nevysvetliteľná neplodnosť musí byť aspoň rok liečená v špecializovanom centre na liečbu neplodnosti. Z toho hľadiska nie je vhodné odkladať návštevu špecializovaného pracoviska, ale, naopak, vyhľadať jeho pomoc čo najskôr;
- medzi indikácie patria aj poruchy spermiogramu a menej časté príčiny neplodnosti, akými sú imunologické problémy, riziko dedičného ochorenia v rodine alebo endokrinné príčiny
Pod IVF cyklom sa rozumie stimulácia vaječníkov a odber vajíčok. Koľko prenosov embrya do maternice z jedného cyklu zrealizujeme, závisí od zásoby vajíčok, kvality spermií, vývoja embryí a podobne. Prípadne sa môže IVF cyklus skončiť bez zisku vhodného embrya, teda k embryotransferu počas neho nedôjde.
- Vstupné vyšetrenia páru
- Stimulácia vaječníkov
- Odber vajíčok
- Príprava spermií
- Oplodnenie vajíčok ICSI
- Kultivácia embryí
- Embryotransfer – prenos embrya
- Kryoprogram – zmrazenie embryí a následné kryoembryotransfery
Žltou farbou je označená fáza liečby, ktorá je v plnom rozsahu hradená zdravotnou poisťovňou v prípade, že pár spĺňa podmienky na túto úhradu.
Fialovou farbou sú označené metódy, ktoré sú čiastočne hradené zdravotnou poisťovňou, prípadne dnes už odporúčame efektívnejšie laboratórne techniky.
Modrou farbou sú označené metodiky, ktoré zdravotné poisťovne nehradia vôbec, prípadne ich hradí čiastočne len jedna zdravotná poisťovňa (ICSI – čiastočne hradené poisťovňou Union).
Celý proces IVF môžeme rozdeliť do niekoľkých stupňov. Každá časť procesu je dôležitá a znamená určité náklady. Samotnému procesu IVF predchádza diagnostika páru. Štandardné vstupné diagnostické vyšetrenia páru sú hradené zdravotnou poisťovňou takmer v celom rozsahu. Pacienti si doplácajú len za niektoré nadštandardné vyšetrenia. Doplatky sú v tejto fáze minimálne. Ide napríklad o špeciálne vyšetrenie spermiogramu, prípadne nadštandardné genetické testy, ktoré vylúčia riziko geneticky viazaných ochorení. Aktuálne ceny diagnostických vyšetrení a ceny predimplantačných genetických vyšetrení embrya nájdete v cenníku.
Úvodným krokom IVF (umelého oplodnenia) je stimulácia vaječníkov. Princípom liečby neplodnosti metódou IVF je to, že pracujeme s väčším počtom vajíčok než v normálnom menštruačnom cykle. V spontánnom cykle žene dozrieva len 1 vajíčko. Vďaka tomu, že hormonálne stimulujeme vaječníky, získame naraz viac vajíčok. Za optimálny zisk vajíčok sa v jednom IVF cykle v súčasnosti považuje 12 – 15 vajíčok na jeden odber. Tým, že získame viac vajíčok, znásobujeme aj šance na úspech 12- – 15-násobne. Počas IVF cyklu kumulujeme šance viacerých (niekedy aj pätnástich) menštruačných cyklov do jedného. Hormonálna stimulácia vaječníkov predstavuje aj prvý finančný náklad na umelé oplodnenie. Typov hormonálnej stimulácie je niekoľko. Od zvoleného druh liekov závisí aj výška doplatkov.
Náklady na hormonálnu stimuláciu uhrádzajú zdravotné poisťovne zhruba do výšky dvoch tretín, čiže pacientka v lekárni uhrádza približne jednu tretinu z ceny liekov. Celková cena doplatkov v lekárni sa odvíja od vstupných reprodukčných ukazovateľov. Slovenské zdravotné poisťovne, v indikovaných prípadoch, v súčasnosti hradia čiastočne hormonálnu stimuláciu aj u žien po štyridsiatke.
Príklad 1:
Pacientkou je mladá žena, ktorá má dobrú ovariálnu rezervu, vek 30 – 31 rokov a od hormonálnej stimulácie vaječníkov očakávame zisk 12 – 15 vajíčok. V tomto prípade je potrebná denná dávka cca 125 – 150 jednotiek onedotropínov. Doplatok za lieky v lekárni sa bude pohybovať okolo sumy 180 – 200 €.
Príklad 2:
Ak je potrebná hormonálna stimulácia s vyššími dávkami liekov, v prípade nedostatočnej reakcie vaječníkov na nižšie dávky hormónov, môžu sa sumy doplatkov aj zdvojnásobiť.
Hormonálna stimulácia vaječníkov môže prebiehať vo viacerých režimoch. Štandardný IVF cyklus využíva na stimuláciu vaječníkov injekčné preparáty gonadotropnými hormónmi alebo gonadotropínmi. Tieto hormóny sa za normálnych okolností tvoria v ženskom tele, nejde o žiadnu umelú molekulu. Ak chceme získať viac vajíčok, musíme tieto hormóny do ženského organizmu podávať vo vyšších dávkach, ako sa dokážu vytvoriť v tele ženy počas prirodzeného cyklu. Úspešnosť štandardnej stimulácie je najvyššia. Pri žiadnom inom spôsobe stimulácie sa nám zvyčajne nepodarí získať cca 12 – 15 oocytov. Štandardná stimulácia je vhodná pre ženy v mladšom aj staršom veku, prípadne vtedy, ak nemajú adekvátnu zásobu vajíčok.
SOFT cykly využívajú na stimuláciu menej sofistikované skupiny liekov, medzi ktoré patria antiestrogény alebo inhibítory aromatázy. Týmito liekmi docielime rast viacerých folikulov, avšak v nižšom počte, zvyčajne 5 – 6 vajíčok. SOFT cykly sú vhodné pre ženy v staršom veku a pre ženy s nižšou ovariálnou rezervou, u ktorých by sme ani megadávkami gonadotropínov nedocielili vysokú ovariálnu odpoveď. V takom prípade je v podstate jedno, či použijeme lacnejší preparát za 20 €, alebo drahé preparáty za 400 €. V oboch prípadoch by sme sa dopracovali k rovnakému počtu vajíčok. Rozhodnutie je vysoko individuálne, pretože aj žena vo vyššom veku s nižšou zásobou vajíčok môže profitovať zo štandardného IVF cyklu. Existujú však špecifické skupiny pacientok, pre ktoré sú SOFT stimulácie vhodné.
Natívny cyklus znamená odber vajíčok v prirodzenom cykle ženy, bez akejkoľvek hormonálnej stimulácie. Natívny cyklus má veľmi nízku úspešnosť. Používame ho iba u skupiny žien, u ktorých nie sme schopní akoukoľvek hormonálnou stimuláciou získať viac ako to jedno vajíčko. Prípadne u žien, ktoré absolútne odmietajú akúkoľvek hormonálnu liečbu.
Druhou fázou IVF cyklu je odber vajíčok. Ten sa realizuje vo väčšine cyklov úplne rovnako. Odber vajíčok je jediný úkon, ktorý je plne hradený zo zdravotného poistenia (po splnení podmienok). Odber vajíčok sa zvyčajne realizuje v krátkodobej celkovej anestézii. V Centre asistovanej reprodukcie Gyncare sa väčšina odberov realizuje v krátkodobej anestézii propofolom a celý zákrok trvá 5 – 10 minút. Ak potrebujeme odobrať 1 – 2 folikuly, môžeme uvažovať o odbere bez anestézie alebo s použitím analgézy.
V ďalšej fáze IVF cyklu dochádza k príprave spermií. Spermia, rovnako ako vajíčko, vnáša do celého procesu polovicu genetickej informácie. Potrebujeme preto vybrať spermiu, ktorá má najvyššie šance na to, aby sme dospeli k pôrodu zdravého dieťaťa. Málokedy sú poruchy spermiogramu natoľko závažné, že bránia výberu cca pätnástich dobrých spermií. Samozrejme, aj to sa môže niekedy stať. Avšak aj v prípadoch, keď sa u mužov vyskytujú závažné príčiny mužskej neplodnosti, máme zvyčajne na výber z väčšieho množstva spermií.
Na selekciu vhodných spermií môžeme využiť niekoľko rôznych separačných metód. Niektoré sú hradené poisťovňou, niektoré nadštandardné sú finančne náročné a poisťovňou hradené nie sú. Medzi metódy selekcie spermií, ktoré sú hradené zdravotnou poisťovňou, patria jednoduchšie metódy ako SWIM UP a DENSITY GRADIENT, ktoré nám vyselektujú pohyblivé spermie, vhodné na oplodnenie.
Využívame však aj špeciálne metódy, napríklad MACS – magnetická selekcia spermií, pri ktorej sa používajú špeciálne magnety, ktoré zachytia patologické (nevhodné) spermie. Ďalšou nadštandardnou metódou sú mikrofluidné čipy. Táto metóda je založená na pohybe spermií v špeciálnych komôrkach a kanálikoch, ktoré napodobňujú prirodzenú selekciu spermie vo vajcovode. Metódy MACS a mikrofluidný čip nám môžu pomôcť zvýšiť zastúpenie geneticky zdravých spermií, a teda následne aj zastúpenie geneticky zdravých embryí a tým zvýšiť šance na úspech IVF cyklu. Tieto nadštandardné metódy pacienti hradia v plnom rozsahu. Aktuálne ceny nadštandardných selektívnych metód spermií nájdete v našom cenníku.
Ďalšou fázou IVF cyklu je samotné oplodnenie vajíčok. To je možné realizovať dvoma základnými spôsobmi. Prvým spôsobom je oplodnenie vajíčka štandardným spôsobom, čo znamená pridanie spermií k odobratým vajíčkam. Všetko ostatné sa ponecháva na prírodu alebo vyššiu moc, alebo akokoľvek inak to nazveme. V tomto prípade musí jedna zo spermií vyhrať boj o vajíčko, prejsť obalmi vajíčka, dostať sa dovnútra vajíčka a vajíčko oplodniť. Táto metóda je vhodná pri optimálnych parametroch spermiogramu u partnerov a u mladých žien. Napríklad u pacientok po odstránení vajcovodov kvôli mimomaternicovému tehotenstvu, o ktorých vieme, že k predchádzajúcemu oplodneniu došlo spontánne. V tomto prípade si môžeme dovoliť ísť touto jednoduchšou cestou. Túto štandardnú metódu oplodnenia vajíčok uhrádza zdravotná poisťovňa (po splnení podmienok).
Druhým spôsobom sa v súčasnosti vykonáva väčšina IVF cyklov. Ide o mikromanipulačné oplodnenie vajíčok metódou ICSI. Spermia sa pri tomto spôsobe oplodnenia vpichne priamo dovnútra vajíčka, čím zabezpečíme vyššiu pravdepodobnosť oplodnenia vajíčka. Dôvodom na výber tejto metódy, teda priame vpichnutie spermie do vajíčka – ICSI, je buď zhoršená kvalita, alebo menšie množstvo či pohyblivosť spermií, ako je optimálne. Ďalej pri vyššom veku ženy, po nízkom zisku vajíčok, pri endometrióze, autoimunitných ochoreniach, ako napríklad autoimunitný zápal štítnej žľazy a s ním spojená porucha štítnej žľazy a v podstate vo väčšine prípadov odporúčame aspoň časť vajíčok oplodniť priamym vpichnutím spermie do vajíčka. Takto zabezpečíme oplodnenie čo najvyššieho počtu vajíčok. Na oplodnenie metódou ICSI sa používa manipulátor – špeciálne prispôsobený mikroskop s ramenami, ktoré prenášajú pohyby ruky embryológa do mikropohybov dvoch ihiel. Embryológ musí spermiu dostať priamo dovnútra vajíčka. Ide o sofistikovanú nadštandardnú metódu. Priame oplodnenie vajíčka spermiou metódou ICSI u nás v súčasnosti čiastočne uhrádza len poisťovňa Union, a to v indikovaných prípadoch. Aktuálne je úhrada zo strany poisťovne vo výške 200 €. Rozdiel medzi cenníkovou cenou a príspevkom poisťovne dopláca pacient. Aktuálne ceny nájdete v cenníku v časti – Techniky oplodnenia oocytov.
V piatej fáze celého procesu IVF dochádza ku kultivovaniu embryí. V tomto kroku je dôležité poskytnúť embryám optimálne prostredie na to, aby sa embryo správne delilo. Optimálne prostredie je zabezpečené kvalitnými kultivačnými médiami – roztokom, v ktorom sa embryo delí a ktoré mu dodáva dôležité molekuly nutné pre jeho včasné delenie. Okrem kultivačného média je potrebný aj inkubátor. Ten si môžete predstaviť ako skrinku, v ktorej je prostredie čo najviac podobné prirodzenému prostrediu vo vajíčkovode. Počas spontánneho otehotnenia dochádza k oplodneniu a včasnému deleniu embrya až do piateho dňa práve vo vajcovode. Počas IVF musíme zabezpečiť čo najlepšie podmienky na to, aby sa embryo v inkubátore vyvíjalo podľa jeho maximálneho biologického a genetického potenciálu.
Kultivácia embryí kedysi prebiehala vo veľkých skriniach. Inkubátory, ktoré sa používali pred dvadsiatimi rokmi, mali kapacitu dvesto aj viac embryí, ktoré patrili rôznym párom. Nevýhoda týchto veľkých inkubátorov bola v tom, že síce zabezpečovali štandardné podmienky, ale inkubátor bolo potrebné relatívne často otvárať a každé otváranie dverí inkubátora znamenalo riziko, že sa narušia optimálne podmienky. S vývojom asistovanej reprodukcie sa zistilo, že pre embryá je oveľa lepšie, ak ich budeme kultivovať v menších inkubátoroch s nižšou kapacitou, ktoré sa nebudú musieť otvárať tak často. V súčasnosti sa používajú komorové inkubátory, v ktorých má každý pacient svoju vlastnú komôrku a reálne sa dvierka komôrky inkubátora otvoria len vtedy, keď embryológ potrebuje skontrolovať embryá daného páru.
Úplnou špičkou sú inkubátory s kamerou – timelapsové systémy, ktoré eliminujú nutnosť otvoriť inkubátor na minimum, keďže kontrola prebieha prostredníctvom kamerového záznamu. Timelapsový systém prenáša zábery každého jedného embrya okamžite do počítača. Na konci kultivácie vytvorí videoslučku. Embryológ vie vďaka tomu detailne vyhodnotiť proces delenia každého embrya. Embryo, ktoré sa delilo najpravidelnejšie, má najvyššie šance na úspech. Ak embryológ disponuje týmito informáciami, vie vybrať na transfer optimálne embryo a zvýšiť tak úspešnosť už prvého transferu. V prípade, že delenie embrya neprebiehalo optimálne, vie embryológ zistiť, kde a v ktorom momente nastala chyba. Takto získame dôležité cenné informácie pre ďalšie kroky v liečbe neplodnosti. Vďaka nim vieme vyhodnotiť, čo máme v budúcnosti zmeniť, aby bola ďalšia liečba úspešnejšia. Pacient si v tejto fáze plne hradí predlženú kultiváciu embryí do 5 – 6 dňa a spôsoby kultivácie v spomínaných nadštandardných inkubátoroch. Viac informácií o aktuálnych cenách nájdete v našom cenníku.
Posledným krokom IVF procesu je prenos embrya do maternice. Po prenesení embrya čakáme 10 –12 dní na výsledok, ktorým je pozitívny alebo negatívny tehotenský test. V prípade pozitívneho testu máme za sebou prvý úspešný krok, ktorý však ešte nezaručuje finálny úspech. Ak je tehotenský test negatívny, musíme začať odznova. V prípade, že z posledného IVF cyklu nemáme žiadne zmrazené embryo, musíme opäť začať so stimuláciou. Ak máme zamrazené embryo, môžeme pokračovať prenesením embrya do maternice už nasledujúci mesiac.
Embryotransfer, teda prenos embrya do maternice, je síce v cene samotného cyklu uhrádzaného poisťovňou (v prípade splnenia podmienok), ale aj v rámci embryotransferu môžeme použiť nadštandardné metodiky, ktoré môžu o niekoľko percent zvýšiť jeho úspešnosť. Napríklad použitím takzvaného „lepidla na embryá“ – ebryoglue. Ide o špeciálne transferové médium, ktoré má presne definované chemické zloženie a napodobňuje prirodzené prostredie v maternici. Ďalšou nadštandardnou metódou je narezanie obalu embrya, ktoré odborne nazývame asistovaný hatching. Tieto metódy odporúča embryológ, ktorý zhodnotí embryá a vie pacientovi najlepšie poradiť, ktorá metóda by mala preňho reálne klinický význam. Spomenuté nadštandardné metódy poisťovne v cene IVF cyklu nehradia vôbec. Aktuálne ceny nájdete v cenníku v sekcii doplnkové metódy pri prenose embryí.
Ak sme počas IVF cyklu získali viac embryí vhodných na transfer (viac ako to jedno, ktoré štandardne prenášame do maternice), odporúčame kryoprogram.
V súčasnosti už v 90 % IVF cyklov transferujeme do maternice len jedno embryo. Chceme sa tým vyhnúť viacplodovej gravidite, ktorá sa považuje za neúspech asistovanej reprodukcie. Úspešnosť kryoprogramu je dnes rovnako vysoká ako úspešnosť čerstvých transferov. V niektorých skupinách pacientov je úspešnosť prenosov zmrazeného embrya ešte vyššia ako pri prenesení čerstvého embrya. Nadpočetné embryá zmrazujeme sofistikovaným procesom vitrifikácie a umiestňujeme ich v Dewarových nádobách, ktoré obsahujú tekutý dusík. Embryá tam vkladáme v špeciálnych nosičoch – slamkách. V Dewarových nádobách môžu byť uložené neobmedzenú dobu a čakať na ďalšie využitie.
Vďaka zapojeniu kryoprogramu a realizácii transferov mrazených embryí sa významne zvyšuje úspešnosť na jeden IVF cyklus, pod ktorým sa chápe cyklus s jedným odberom vajíčok.
Kryoprogram, mrazenie nadpočetných embryí, ktoré môžeme preniesť do maternice: a) po úspešnom transfere a tehotenstve v prípade, ak chce pár ďalšie dieťa,
b) v prípade neúspešného transferu.
Kryoprogram je plne hradený pacientom. Ceny úkonov spojených s kryoprogramom nájdete v cenníkuv časti Zmrazovanie pohlavných buniek a embryí.
Ako sme už spomínali v úvode, závažnou príčinou neplodnosti vo veku 40+ sú práve genetické chyby vajíčka (vajíčka s nesprávnym počtom chromozómov), v dôsledku ktorých dochádza k nesprávnemu počtu chromozómov u embrya. Práve tento problém je najčastejšou príčinou neuhniezdenia sa embrya v maternici a súčasne aj najčastejšou príčinou spontánnych potratov. Možnosti predimplantačnej genetickej diagnostiky sú dnes naozaj veľmi veľké.
Pri predimplantančnej genetickej diagnostike analyzujeme niekoľko odobratých buniek embrya, ktoré je v štádiu blastocysty. Veľká expandovaná blastocysta má zhruba 120 buniek a na účely diagnostiky odoberáme 5 – 8 buniek z budúcich plodových obalov embrya, teda nezasahujeme do samotnej hmoty budúceho embrya. Tú už vieme v tomto vývojovom štádiu diferencovať. Embryo sa po odbere týchto buniek okamžite zmrazí a odobraté bunky posielame na genetické testovanie. Genetik musí najprv namnožiť, amplifikovať genetickú informáciu z buniek a potom chromozómy vyšetrí. Toto vyšetrenie sa realizuje segvenovaním novej generácie a na konci testovania zistíme, či má embryo správny počet chromozómov. Zdravá bunka človeka aj embrya má 46 chromozómov, je to 22 párov autozómov, chromozómy 1 – 22 sú v páre a potom už je to dvakrát chromozóm X a u mužov jeden chromozóm X, jeden chromozóm Y. Aneuploidiou, ktorú pozná asi každý, je Downov syndróm. Downov syndróm je trizómia 21. chromozómu. Deti alebo ľudia s Downovým syndrómom majú v každej bunke jeden 21. chromozóm navyše.
U embryí sú častejšie aneuploidie iných chromozómov. Downov syndróm je aneuploidia, ktorá je tu donositeľná do termínu pôrodu. Deti s touto diagnózou môžu viesť reálne normálny život, ale, samozrejme, s nejakými obmedzeniami. Väčšina aneuploidií embryí, ktoré sa v maternici neuhniezdia alebo spôsobia, že sa tehotenstvá končia včasným potratom, sú poruchy iných chromozómov.
Zatiaľ čo vo vekovej kategórii 35 – 37 rokov získame jedno geneticky zdravé embryo z cca piatich vajíčok, v kategórii žien nad 42 rokov potrebujeme cca dvadsať vajíčok na to, aby sme našli jedno geneticky zdravé embryo.
Príklad výsledku genetického testovania embryí u 40 ročnej pacientky
Po kultivácii sme dospeli k veľmi dobrému počtu deviatich embryí v štádiu blastocýst. Všetkých deväť blastocýst bolo geneticky vyšetrených. Len dve z týchto deviatich embryí boli geneticky zdravé.Ak by táto žena nepodstúpila genetickú diagnostiku a transferovali by sme embryá postupne od embrya číslo jeden, boli by prvé štyri prenosy embrya do maternice neúspešné. Nikto by to nemohol ovplyvniť. Ani pacientka, ani lekár, ani centrum asistovanej reprodukcia a ani embryológ. Embryá nemali správnu genetickú výbavu. Nevedeli by sa v maternici vôbec uhniezdiť, ak by sa uhniezdili, tehotenstvo by sa veľmi včasne skončilo spontánnym potratom. Pacientka by v takomto prípade musela absolvovať až štyri neúspešné cykly, kým by sa dostalo na rad geneticky vhodné embryo. Tieto neúspechy by ju možno natoľko psychicky rozrušili, že by sa k transferu piateho embrya ani nedopracovala. Aj v prípade, že by absolvovala všetky transfery a dostala by sa do želaného cieľa, takýto zdĺhavý a finančne náročný proces liečby by pre ňu pravdepodobne nebol príjemný. Našťastie, pár, ktorý opisujeme, sa rozhodol pre predimplantačnú genetickú diagnostiku. Síce do nej investovali približne 3 000 €, lebo, bohužiaľ, toto vyšetrenie zatiaľ zdravotné poisťovne na Slovensku poisťovne neuhrádzajú, ale vyhli sa tak štyrom neúspešným transferom a už hneď po prvom transfere sme sa dopracovali k úspešnému tehotenstvu.
Metodiky, ktoré sa nám primárne zdajú drahé, môžu v konečnom dôsledku celý proces liečby veľmi významne uľahčiť a skrátiť.
Opäť považujeme za potrebné apelovať na vek, v ktorom sa začne s liečbou neplodnosti. Môžeme použiť akékoľvek metódy zvyšujúce úspešnosť liečby, no vek a jeho vplyv na plodnosť nimi nezmeníme.
Podobné články na e-mail
Radi vám budeme posielať čerstvé články na túto tému.